Esclerosis Múltiple
Qué es la Esclerosis Múltiple
La EM es una enfermedad neurológica inflamatoria y desmielizante del sistema nervioso central (SNC) que afecta principalmente a adultos jóvenes.
Patológicamente, la EM se caracteriza por la presencia de lesiones del Sistema Nervioso Central, llamadas placas, que consisten en áreas de desmielización de localización perivascular. En la EM los puntos donde se pierde la mielina aparecen como zonas endurecidas o cicatrices (esclerosis). Al producirse el daño en varias zonas simultáneamente del cerebro y la médula espinal, a estas esclerosis se les aplica el calificativo de múltiple.
HISTORIA
La Esclerosis Múltiple se conoce desde hace más de cincuenta años. Fue descrita por el neurólogo francés Jean Martin Charcot, que la bautizó con el nombre de esclerosis en placas, en base al hallazgo de zonas cicatrizadas en la sustancia blanca del encéfalo cuando realizaba las autopsias de algunos enfermos del hospital parisino de La Salpetièrre.
- Es una de las enfermedades neurológicas más frecuentes del sistema nervioso central entre adultos jóvenes.
- Actualmente, su causa es desconocida.
- Generalmente la edad de aparición es entre los 20 y los 40 años. Raramente se diagnostica a menores de 12 años o mayores de 55.
- Afecta en mayor proporción a las mujeres que a los hombres. La proporción aproximada es de tres a uno.
- Es más común en países alejados del ecuador.
- El calor puede empeorar temporalmente los síntomas en muchas personas con esclerosis múltiple.
- Cada caso tiene una evolución distinta, por lo que no es posible anticipar si la enfermedad será grave o no.
- No es directamente hereditaria aunque la susceptibilidad genética desempeña un papel importante en su desarrollo, es decir, puede manifestarse más frecuentemente en algunas familias.
- La duración de la vida no se ve afectada significativamente por padecer esclerosis múltiple.
- Muchos de los síntomas de la esclerosis múltiple pueden tratarse y controlarse con éxito.
- No es contagiosa.
- No es mortal.
Tipos de EM.
El curso de la EM no se puede pronosticar. Mientras que algunas personas se ven mínimamente afectadas por la enfermedad, otras avanzan rápidamente a la incapacidad total; la mayoría de la gente está comprendida entre los dos extremos.
Si bien cada persona experimenta una combinación diferente de síntomas de EM, hay varias modalidades definidas en el curso de la enfermedad:
EM Remitente Recurrente
Es el tipo más frecuente de esclerosis, afectando a más del 80% de las personas diagnosticadas. Los síntomas asociados a los brotes aparecen durante un período de tiempo (días, semanas o incluso meses) y luego van mejorando o desapareciendo.
En esta forma de EM hay recaídas imprevisibles durante las cuales aparecen nuevos síntomas o los síntomas existentes se agravan. Esto puede tener una duración variable (días o meses) y lhay una remisión parcial e incluso una recuperación total. La enfermedad puede estar inactiva durante meses o años. En diferentes momentos la EMRR puede caracterizarse por ser o ”activa” (con recaídas y/o evidencia de nueva actividad en la imagen de resonancia magnética) o ”no activa”. También puede darse empeoramiento (con un comprobado aumento de la discapacidad en un período específico de tiempo después de una recaída) o ausencia de empeoramiento.
EM benigna
Después de uno o dos brotes con recuperación completa, esta forma de EM no empeora con el tiempo y no hay incapacidad permanente.
La EM benigna solo puede identificarse cuando hay una incapacidad mínima a los 10-15 años del comienzo y habría sido clasificada inicialmente como EM con recaídas o remisiones.
La EM benigna tiende a estar asociada con síntomas menos graves al comienzo (por ejemplo, sensoriales).
EM progresiva secundaria
En algunas personas que tienen inicialmente EM con recaídas y remisiones, se desarrolla posteriormente una incapacidad progresiva en el curso de la enfermedad, frecuentemente con recaídas superpuestas.
EM progresiva primaria
Es el tipo menos frecuente de esclerosis, afectando solo al 10% de todas las personas diagnosticadas. Esta forma de EM se caracteriza por la ausencia de ataques definidos, pero hay un comienzo lento y un empeoramiento constante de los síntomas.
Hay una acumulación de deficiencias e incapacidad que puede estabilizarse en determinado momento o continuar durante meses y años.
Síntomas
No hay ningún síntoma típico, ya que dependen de las áreas del Sistema Nervioso Central lesionadas y no todas las personas están afectadas de la misma manera. Los síntomas no solamente varían entre diferentes personas sino también en una misma persona y según el momento. También pueden variar en gravedad y duración.
No hay ningún síntoma típico, ya que dependen de las áreas del Sistema Nervioso Central lesionadas y no todas las personas están afectadas de la misma manera.
Los síntomas no solamente varían entre diferentes personas sino también en una misma persona y según el momento. También pueden variar en gravedad y duración.
Entre los más habituales se incluyen algunos o todos de los siguientes:
FATIGA
- Sensación incapacitante de cansancio excesiva respecto a la actividad.
PROBLEMAS MOTORES, EQUILIBRIO Y COORDINACIÓN
- Problemas de movilidad.
- Pérdida de equilibrio.
- Temblores.
- Ataxia.
- Vértigos y mareos.
- Alteraciones en las extremidades.
- Falta de coordinación.
- Debilidad y dificultades para caminar.
TRASTORNOS VISUALES
- Visión borrosa.
- Visión doble.
- Neuritis.
- Movimientos oculares rápidos o involuntarios.
- Ceguera temporal en un ojo.
- Pérdida total de visión.
ESPASTICIDAD
- Contracciones involuntarias y rigidez.
ALTERACIONES DE SENSIBILIDAD
- Parestesia.
- Cosquilleo.
- Entumecimiento.
- Sensación de quemazón en la piel.
Dolor muscular. - Pérdida y/o distorsión de la sensación en cualquier parte del cuerpo.
- Sensibilidad al calor y empeoramiento de algunos síntomas ante el incremento de temperatura.
- Otras sensaciones no definibles.
PROBLEMAS DE SEXUALIDAD
- Disfunción sexual (masculina y femenina).
- Disminución de la excitación.
- Pérdida de sensación.
TRASTORNOS DEL HABLA
- Lenguaje confuso.
- Habla lenta.
- Palabras arrastradas.
- Cambios en el ritmo del habla.
- Dificultad para comunicarse.
PROBLEMAS INTESTINALES Y DE VEJIGA
- Urgencia de micción.
- Vaciamiento incompleto.
- Estreñimiento.
- Dificultades en el control de esfínteres.
TRASTORNOS COGNITIVOS Y EMOCIONALES
- Problemas de memoria a corto plazo.
- Trastornos de la concentración, discernimiento y/o razonamiento.
- Alteraciones del estado de ánimo.
Hay que insistir en que la mayoría de personas con EM no tienen todos estos síntomas y que cualquiera de estos podrían serlo de otras enfermedades. No existen pruebas diagnósticas específicas para la EM, por lo que se diagnostica en función de la aparición de síntomas y signos indicativos de lesiones en múltiples localizaciones del Sistema Nervioso Central y de brotes de actividad clínica seguidos de fases de remisión.
Diagnóstico
No existen pruebas diagnósticas específicas para la EM, por lo que se diagnostica en función de la aparición de síntomas y signos indicativos de lesiones en múltiples localizaciones del Sistema Nervioso Central y de brotes de actividad clínica seguidos de fases de remisión.
Estas son las pruebas más comunes para confirmar o no el diagnóstico de Esclerosis Múltiple:
EXAMEN NEUROLÓGICO
1. Revisión de la historia clínica:
Se pregunta al paciente sobre los problemas de salud y los síntomas, ahora y en el pasado, para conocer mejor su estado de salud e identificar cualquier otro problema que pueda explicar sus síntomas.
2. Examen físico:
El especialista realiza un examen detallado para valorar los síntomas que el paciente presenta y el estado de su sistema neurológico, en busca de cambios, debilidad, irregularidades en la visión, fuerza de las extremidades (manos o piernas), equilibrio y coordinación, habla y reflejos.
RESONANCIA MAGNÉTICA POR IMAGEN (IRM)
Es una prueba similar al escáner o TAC pero que utiliza campos magnéticos y permite obtener una imagen del cerebro y médula espinal muy detallada y precisa. Para obtener esta imagen, el paciente debe acostarse y entrar en un pequeño túnel en el centro del escáner de IRM durante un tiempo variable de entre 10 y 60 minutos.
El proceso es indoloro, aunque algunas personas pueden sentir un poco de claustrofobia en el escáner. La IRM es la manera menos invasiva y más preciso para visualizar el cerebro y la médula espinal. Ayuda a detectar las lesiones causadas por la desmielinización. Confirman un diagnóstico en más del 90% de las personas con EM y son esenciales en el seguimiento médico de la enfermedad.
PUNCIÓN LUMBAR
Permite estudiar varios componentes del líquido cefalorraquídeo, que es el líquido que rodea el cerebro y la médula espinal. La punción lumbar se realiza normalmente con anestesia local (es una prueba bastante incómoda) para conseguir una muestra de este líquido.
El líquido se obtiene mediante una aguja que se inserta en un espacio de la región lumbar de la columna vertebral y se analiza químicamente. Examinar esta sustancia puede ser necesario en algunos casos para buscar evidencias de anomalías en el sistema inmune y ayudar a distinguir la EM de otras enfermedades parecidas.
POTENCIALES EVOCADOS
Son unas pruebas en las que, con la colocación de pequeños electrodos en la cabeza, se evalúan la respuesta del sistema nervioso central (fuerza y velocidad de los impulsos) ante diferentes estímulos sensoriales (sonidos, imágenes, sensaciones, etc.). Estos exámenes no son invasivos y la mayoría de las personas los tolera bien. Su objetivo es detectar daños en la mielina que hayan podido pasar desapercibidos.
ANÁLISIS DE SANGRE
El especialista puede requerir una analítica que incluya parámetros que le permitan descartar enfermedades similares a la Esclerosis Múltiple, por lo que puede ser útil en el proceso de diagnóstico.
Consulta con fuentes fiables: profesionales sanitarios, organizaciones de pacientes, instituciones sanitarias, etc. Irás adquiriendo experiencia para discernir la información confiable de aquella que es falsa o sensacionalista.
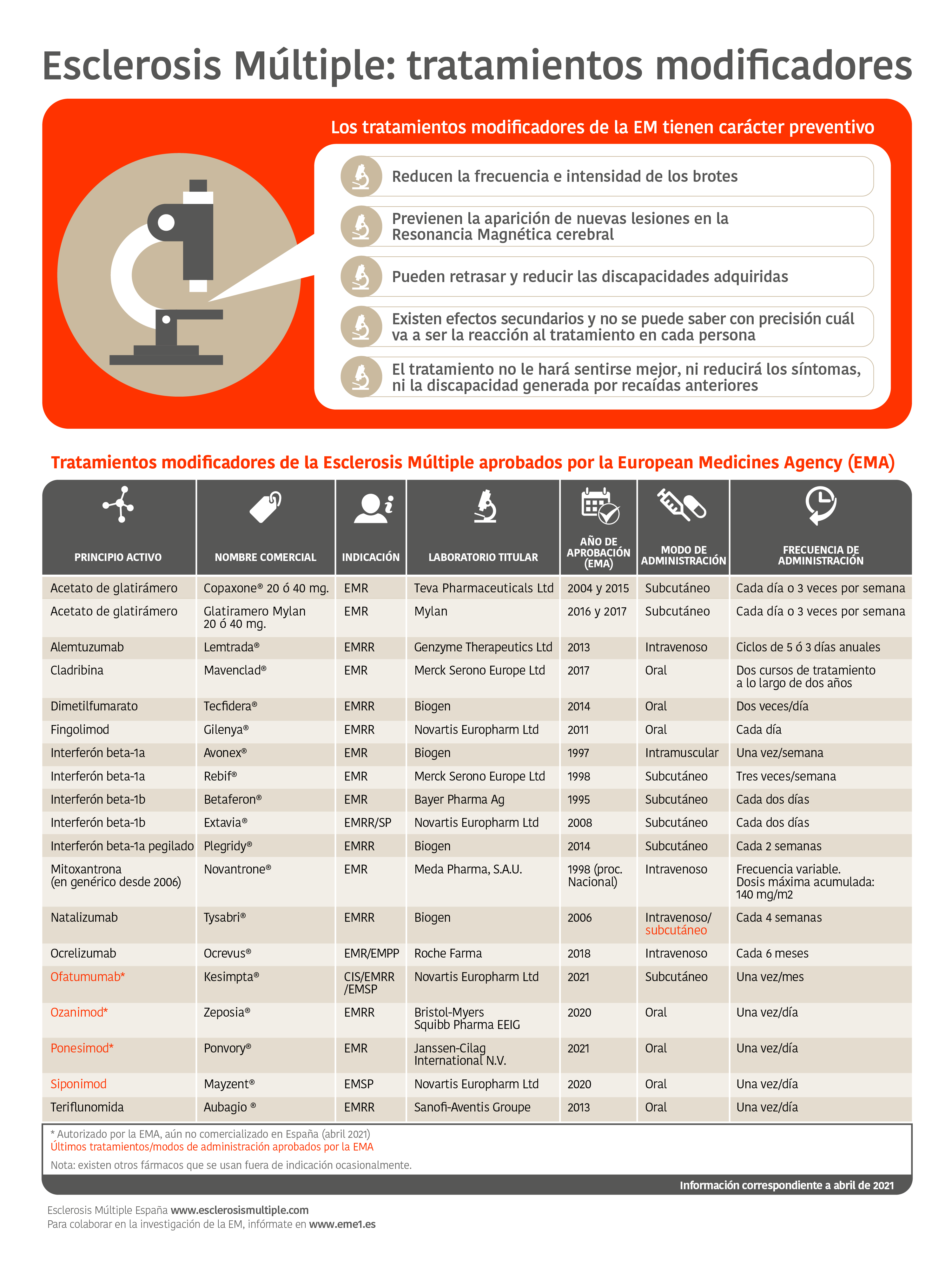
Tratamiento farmacológico
En la actualidad no existe una cura para la Esclerosis Múltiple (ni una vacuna), pero existen cada vez más tratamientos que ayudan a manejarla mejor.
El manejo terapéutico de la EM busca el control de su actividad a través de tratamientos modificadores del curso de la enfermedad, el tratamiento de los brotes clínicos y el tratamiento de los síntomas de las complicaciones o secuelas que puedan aparecer.
Es importante que el paciente reconozca su propia responsabilidad en las decisiones sobre su salud, así como en el seguimiento de los tratamientos y recomendaciones de los profesionales de la salud (adherencia terapéutica).
El tratamiento farmacológico de la EM se divide en tres categorías:
- Tratamiento del brote agudo.
- Tratamiento dirigido a detener el proceso de la enfermedad.
- Tratamiento de los síntomas.
Lo mejor es mantener un contacto periódico con el neurólogo y éste sugerirá cuándo y cómo se deben de efectuar los diferentes tratamientos.
Desde que en el año 1995 se autorizara en Europa el primer tratamiento en Esclerosis Múltiple, han surgido nuevas terapias farmacológicas para modificar el curso de la enfermedad. Estos tratamientos modificadores no curan la EM ni alivian los síntomas (de hecho, puede ser que los efectos de dichos fármacos en la enfermedad no se vean inmediatamente), sin embargo, pueden modificar su curso y reducir la cantidad de brotes y lesiones en la Resonancia Magnética cerebral, y retrasar el incremento de la discapacidad.
Rehabilitación
Independientemente del tipo de tratamiento indicado por el neurólogo, la rehabilitación es importante para el fortalecimiento muscular, ayudando a mantener la movilidad, la flexibilidad, la coordinación y en definitiva ayuda a mejorar la calidad de vida del afectado de EM. La fisioterapia resulta imprescindible en el manejo de los síntomas físicos de la EM para mantenerse activo, con movilidad y mejorar la forma física.
La rehabilitación se entiende como el conjunto de servicios médicos y paramédicos que funcionan en equipo de forma coordinada. Estos equipos deben analizar los problemas médicos, laborables, sociales o familiares que se produzcan como consecuencia del padecimiento de una EM.
El ejercicio ayuda a mejorar la salud de cualquiera, con o sin EM; es importante para la vida y el fortalecimiento de los músculos y ayuda a mantener la movilidad, la flexibilidad y la coordinación.
Existen estudios que recomiendan que las personas con EM leve o moderada deberían preservar su estado de salud aeróbico mediante la realización de alguna actividad que sea lo suficientemente fuerte como para elevar la frecuencia del pulso. Hay que recordar que no es aconsejable llegar al agotamiento, por lo que cualquier actividad que se lleve a cabo, se realizará con moderación, estableciendo los descansos necesarios.
Además, durante los periodos de remisión, después de un brote, las personas con EM deberían participar en un programa terapéutico de mantenimiento para recuperar y conservar su óptima condición física. Esto posiblemente requiera fisioterapia, estiramiento, ejercicios de coordinación o adiestramiento del habla. Asimismo, incluirá medicación, nutrición equilibrada y asesoramiento.
Desde nuestra asociación ofrecemos una rehabilitación integradora. Para ello, contamos con un equipo interdisciplinar que se ocupa de los siguientes ámbitos:
- FISIOTERAPIA
- PSICOLOGÍA / NEUROPSICOLOGÍA
- TRABAJO SOCIAL
- EDUCACIÓN SOCIAL
Puedes encontrar más información interesante sobre la Esclerosis Múltiple en un DVD que ha realizado Esclerosis Múltiple España (EME) al que puedes acceder en el siguiente botón:
Esclerosis Múltiple y situaciones de vulnerabilidad.
Factores de riesgo y de protección, indicadores y perspectiva de género en el ámbito sociosanitario.
Documento elaborado por Esclerosis Múltiple León.
PREGUNTAS FRECUENTES
vacio
¿Cuál es la causa de la Esclerosis Múltiple?
La EM es una enfermedad inflamatoria y desmielinizante de probable origen autoinmune, lo que quiere decir que es el propio sistema de defensa de la persona con EM el que ataca la vaina de mielina. Sin embargo la causa exacta por la que se inicia el proceso es desconocida. La hipótesis más aceptada es que la EM es fruto de la conjunción de múltiples factores. Una determinada predisposición genética asociada a factores ambientales desconocidos originan una alteración en la respuesta inmunológica que es la causante de la enfermedad.
¿Tiene tratamiento la Esclerosis Múltiple?
La EM tiene tratamiento, aunque hoy en día no existe la posibilidad de curación de la enfermedad. El tratamiento de la EM tiene tres vertientes: en primer lugar el tratamiento para los brotes, que ayuda a una recuperación más temprana de la recaída aguda; son tratamientos relacionados con los corticoides que aceleran la mejoría de una recaída aguda, sin influir en las secuelas.
Un segundo aspecto es el relacionado con el tratamiento para los síntomas asociados a la EM, como la espasticidad, la urgencia urinaria o la fatiga, entre otros. Por último, los tratamientos dirigidos a modificar la evolución de la EM. En este último apartado es en el que en los últimos años se están realizando un mayor número de avances.
¿Existe alguna prueba o análisis que diagnostique con certeza la Esclerosis Múltiple?
No existe una prueba que diagnostique por sí sola la EM. El diagnóstico se basa fundamentalmente en la historia clínica y la entrevista médico-paciente.
Pruebas complementarias como la resonancia magnética, los potenciales evocados, análisis y punción lumbar apoyan el diagnóstico y ayudan a excluir otras enfermedades como causa de los síntomas del paciente. Por ello, a veces el diagnóstico puede ser complicado necesitando más pruebas y varios años de evolución para confirmar el diagnóstico definitivo.
¿Se deben tratar todos los brotes?
La respuesta es no. La tendencia es a tratar aquellas recaídas o brotes moderados o graves que incapaciten a las personas con EM o repercutan en su situación general (por ejemplo, aquellos brotes que cursen con afectación visual, del equilibrio o debilidad motora).
La recuperación de las recaídas es habitual, sobre todo en las fases iniciales de la enfermedad. En algunas ocasiones la mejoría no es completa a pesar del tratamiento. Se debe esperar de 1 a 3 meses para valorar la recuperación completa.
¿Es la Esclerosis Múltiple una enfermedad hereditaria?
No es una enfermedad hereditaria pero puede existir cierta predisposición familiar. Un 15-20% de las personas con EM tienen familiares con EM. Cuando uno de los progenitores padece esta enfermedad, el riesgo de que sus descendientes la padezcan es bajo, aunque discretamente mayor que en la población general.
También hay estudios que demuestran la mayor concordancia entre gemelos, en torno al 25%. Por tanto esta predisposición genética es sólo en parte responsable de la enfermedad, ya que otros factores externos podrían intervenir en su origen; es por esto que la EM no puede considerarse una enfermedad hereditaria. No se considera necesario consejo genético a los padres afectos de EM que deseen tener hijos.
¿Influye el embarazo en la Esclerosis Múltiple?
Los estudios de seguimiento no han demostrado ningún tipo de relación entre embarazo o número de embarazos y evolución a largo plazo de la enfermedad. Por lo tanto, se puede decir que la gestación no empeora el curso de la enfermedad, aunque puede aumentar algunos de los síntomas habituales de cualquier mujer embarazada como la fatiga, el aumento de frecuencia miccional, el estreñimiento, etc. Además, se ha comprobado que el embarazo es una “medida de protección” para la aparición de brotes (lo cual podría tener una explicación inmunológica).
Durante el post-parto, cuando el neonato precisa una serie de estímulos y cuidados, puede existir un aumento de riesgo con la aparición de brotes, por esto es necesario el soporte familiar.
¿Existen riesgos durante el embarazo?
La EM no es por sí misma, una contraindicación para el embarazo. La gestación no modifica el pronóstico a largo plazo de la EM. Las mujeres acostumbran a experimentar una reducción de los brotes durante el embarazo. Sin embargo, las recaídas pueden aumentar transitoriamente después del parto, sobre todo en los 3 meses siguientes. Tampoco existe un mayor riesgo para el feto. En el caso de mujeres en tratamiento inmunomodulador o inmunosupresor es necesario el uso de medidas anticonceptivas y suspender la medicación en el momento de la planificación del embarazo.
¿Existe en alguna parte del mundo alguna cirugía curativa para la Esclerosis Múltiple?
No existe ninguna cirugía curativa. Es importante informar de ello a las personas con EM, para prevenirles de expectativas milagrosas ante las prácticas quirúrgicas que no tienen ningún fundamento científico. Hace años se habló de la cirugía del triángulo del escaleno y más recientemente del tratamiento endovascular de la “insuficiencia venosa crónica cerebral”. Ninguno de los dos ha demostrado eficacia científica. Y desde luego no curan la enfermedad. Además someten a los pacientes al riesgo de una intervención quirúrgica.
¿Es peligrosa la anestesia local o general?
La anestesia, ya sea local, general o epidural, puede practicarse de igual forma que en otro tipo de pacientes y conlleva los mismos riesgos. Habrá que tener en cuenta las características individuales de cada paciente a la hora de valorar los riesgos (problemas urinarios o respiratorios, por ejemplo).
¿Las personas con Esclerosis Múltiple se pueden vacunar?
No existen estudios que demuestren que las vacunas produzcan un brote o empeoramiento de la enfermedad. Las personas con EM deberían seguir las indicaciones habituales de inmunización, salvo en los brotes agudos, momento en el que se recomienda evitarlas hasta la estabilización clínica. En cuanto a la vacuna de la gripe es importante individualizar los riesgos y beneficios.
En el caso de vacunas con virus vivos atenuados (fiebre amarilla, varicelas y otras) pese a no estar demostrada su relación con la aparición de recaídas, se recomienda evitarlas en la medida de lo posible, sobre todo en las personas que se estén administrando tratamientos inmunosupresores.
¿Todas las recaídas producen los mismos síntomas?
No. La EM puede afectar a cualquier parte del cerebro o de la médula espinal, por lo que los síntomas son muy variados. Los más frecuentes son las alteraciones de la sensibilidad (hormigueo o acorchamiento) de alguna parte del cuerpo, debilidad en las piernas o en los brazos, visión borrosa, visión doble, falta de equilibrio o inestabilidad, vértigo… No todos los pacientes padecen todos estos síntomas.
¿Existen casos benignos de Esclerosis Múltiple?
Se habla de que un pequeño porcentaje de EM (entre el 5 y el 13%) que tras 15 años de enfermedad no presenta discapacidad importante, a pesar de presentar brotes. Es pues un diagnóstico a posteriori, y no hay datos en el momento del debut clínico que nos ayuden a identificar qué pacientes van a presentar esta evolución menos agresiva.
¿Todos las personas con Esclerosis Múltiple evolucionan igual?
No. La EM es una enfermedad muy variable en su forma de inicio y evolución. Podría decirse que “existen tantas EM como pacientes”. Desde el punto de vista de los síntomas, lo más frecuente es que se presente en brotes, considerando un brote a todo síntoma neurológico nuevo o brusco que dure más de 24 horas. Las recaídas o brotes son muy distintos en cuanto a los síntomas, intensidad, duración y recuperación.
¿Cómo afectan las infecciones en la Esclerosis Múltiple?
Las personas con EM, tras sufrir una infección (con fiebre), tienen más predisposición a sufrir una recaída o brote. Sin embargo, no está demostrado que las personas con EM sean más propensos a sufrir catarros u otras infecciones, salvo que estén bajo tratamiento inmunosupresor.
¿Existe una dieta eficaz que influya en la evolución de la Esclerosis Múltiple?
No existe ninguna dieta especial que haya demostrado eficacia en la EM. En algunos medios de comunicación, de nulo interés científico, han aparecido muchas “dietas milagrosas para la EM” sin ningún fundamento científico; ninguna ha demostrado efectividad. La alimentación variada y equilibrada, siguiendo el estilo de la dieta mediterránea es la base de una buena salud en general. Se debe evitar el sobrepeso, reforzar la ingesta de fibra, calcio y Vitamina D en pacientes que reciban frecuentemente tratamiento con corticoides. Se debe complementar con un ejercicio moderado. El tabaco y el alcohol son nocivos.
¿Existen dietas específicas para la Esclerosis Múltiple?
No está demostrado científicamente que seguir una dieta especial sea beneficioso para la EM. No obstante, existen muchas “dietas EM”, sin que ninguna de ellas pueda asegurar una efectividad a largo plazo.
La alimentación bien equilibrada es la base de una buena salud en general.
¿Puede trabajar una persona afectada de Esclerosis Múltiple?
Sí. Cuando hablamos de trabajo debemos pensar en las capacidades, no en las discapacidades. Después de un diagnóstico de EM, algunas personas siguen su trabajo sin ninguna dificultad y otras requieren de adaptaciones en su puesto de trabajo para trabajar mejor y tener menor fatiga. Hay otros casos en los que es necesario un cambio de actividad, reducirla o limitarla de acuerdo con otros condicionamientos más generales.
¿Cómo afecta la Esclerosis Múltiple a tu trabajo?
Será necesario adaptar las condiciones de la actividad laboral a cambios que en cada caso pueda desencadenar la EM. Por ejemplo, siempre es recomendable introducir descansos durante la jornada laboral, favorecer el trabajo sentado, reducir el nivel de estrés, etc.
Como en cualquier caso, es necesario buscar una actividad laboral que conjugue las capacidades, aptitudes y posibilidades de cada persona. Existen diversos servicios especializados en los que se ofrece orientación laboral, que pueden ser de gran ayuda, por ejemplo la de nuestra ASOCIACIÓN.
¿Es frecuente la depresión en personas con Esclerosis Múltiple?
Sí. La enfermedad aparece en un momento decisivo de la vida de las personas, cuando se toman decisiones de índole personal, profesional y familiar, por lo que es lógico que afecte al estado de ánimo y requiera un período adaptativo. La incertidumbre de la evolución o los propios problemas neurológicos derivados de la misma hacen que hasta un 75% de las personas con EM sufran alteraciones del ánimo o depresión en algún momento de la enfermedad. Mantener un buen estado de ánimo es una condición indispensable para mejorar su calidad de vida. Actualmente existen fármacos que pueden mejorar este síntoma con muy pocos efectos secundarios.
¿Es posible tener fallos de memoria?
La EM es una enfermedad en la que pueden producirse alteraciones en la memoria, aunque no son habituales. Siempre que se detecten fallos de memoria se debe descartar que sean debidos a otros motivos, como la ansiedad, depresión o un efecto secundario al uso de fármacos. Sin embargo, mediante tests neuropsicológicos específicos se puede comprobar que algunas personas con EM sufren problemas de aprendizaje, de atención y concentración, de dificultad para la toma de decisiones o lentitud en la velocidad de procesamiento de la información. Estas alteraciones pueden condicionar su actividad laboral e intelectual. En estos casos se pueden plantear técnicas de neurorrehabilitación.
¿Cómo afecta el calor o las altas temperaturas a las personas con Esclerosis Múltiple?
La mayoría de las personas con EM consideran que el tiempo caluroso, las duchas de agua caliente o la fiebre empeoran transitoriamente los síntomas de la enfermedad. En estos casos hay que evitar las altas temperaturas mediante medidas físicas: aire acondicionado, aplicaciones de hielo local o ingesta de líquidos. A pesar de ello no se ha observado un incremento del número de brotes o recaídas en los meses de verano.
Se ha hablado del uso de la marihuana y derivados, ¿qué hay de cierto en ello?
En los últimos años se ha aprobado un tratamiento derivado de un cannabinoide que ayuda a controlar la espasticidad. Como siempre se debe valorar el riesgo/beneficio de manera individual a la hora de iniciarlo. Son tratamientos sintomáticos de la enfermedad que por tanto no modifican la evolución de la misma, aunque pueden mejorar la calidad de vida de las personas con EM.
¿Se investiga sobre esta enfermedad?
El esfuerzo de muchos profesionales de la salud está centrado en la lucha contra esta enfermedad. Sin embargo, la búsqueda de nuevas terapias que modifiquen su evolución es un reto. Los próximos años serán muy importantes en este sentido. Tendremos nuevas posibilidades terapéuticas entre las que elegir la mejor opción para cada persona, personalizando cada caso. Quizá los estudios farmacogenéticos nos ayuden en unos años a individualizar los tratamientos, de manera que elijamos aquel fármaco al que es más probable que responda el paciente.
Por último, comentar que hoy en día los conocimientos científicos están al alcance de todos los neurólogos especializados en esta enfermedad y se comparten entre todos nosotros. Se publican en revistas médicas que se pueden leer en todos los países. Los avances e investigaciones que se realizan en nuestro ámbito se comparten con otros países y recíprocamente sus trabajos son estudiados por nosotros. Es decir, sería impensable que la EM se tratara mejor, con diferentes medicamentos y una cualificación neurológica mayor en otros países distintos al nuestro. La dedicación especial a esta enfermedad, la experiencia y el trabajo diario son los que hacen que los pacientes reciban una asistencia de calidad.
